Startseite » Brustkrebs » Operation
Operation
Die Operation ist für fast alle Brustkrebspatientinnen ein wichtiger Teil ihrer Behandlung. Während des Eingriffs entfernen die auf Brustkrebs spezialisierten Operateure das Tumorgewebe mit einem gesunden Randsaum aus der Brust. Wie viel sie dabei insgesamt entnehmen müssen, hängt vor allem von der Größe und der Ausbreitung des Tumors ab (Brust-Tumor-Relation). Bei vielen Frauen kann die betroffene Brust erhalten werden. Man nennt die Operation dann Brusterhaltende Operation (BET), Segmentresektion, Lumpektomie. Manchmal ist jedoch auch die Entfernung der gesamten Brust (Ablatio mammae oder auch Mastektomie) notwendig.
Der Operation wird heute zunehmend eine Chemotherapie (manchmal auch Antihormontherapie) vorgeschaltet. Man spricht dann von einer neoadjuvanten Therapie (synonym: primär systemische Therapie). Dabei wird der Tumor bei den meisten Patientinnen so verkleinert, dass er schonender operiert und die Brust weitestgehend erhalten werden kann. Und man kann durch die neoadjuvante Therapie das Ansprechen auf das gegebene Medikament (meist: die Chemotherapie) kontrollieren. Wir sprechen von einer Art in vivo Chemosensbilitätstestung. Fortgeschrittene Tumoren werden so erst operabel gemacht.
Auf die Operation wird nur selten verzichtet: z.B. bei älteren, sehr gebrechlichen Patientinnen, oder wenn die Erkrankung schon bei der Diagnosestellung gestreut hat und andere meist medikamentöse Therapien nun im Vordergrund stehen.
Prof. Dr. Pia Wülfing
25.02.2021
Inhaltsverzeichnis
Wer operiert?
Wir empfehlen die Behandlung in einem spezialisierten Brustzentrum. In Deutschland sind die spezialisierten Operateure meist Gynäkologen. Frauenärzte mit entsprechender Zusatzausbildung oder plastische Chirurgen können auch den Wiederaufbau der Brust durchführen.
Brusterhaltende Operation
(BET, Segmentresektion, Lumpektomie)
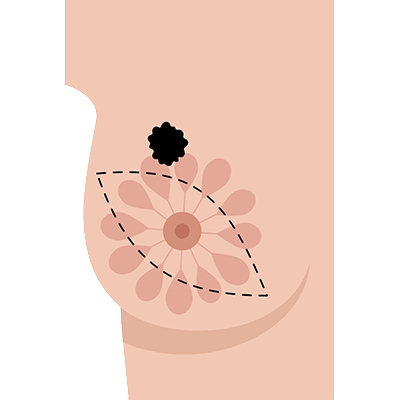
Heute operieren Ärzte nach Möglichkeit brusterhaltend. Ob dies möglich ist, hängt von der Brust-Tumor-Relation, also dem Verhältnis Tumorgröße zu Brustgröße, ab. Bei der BET wird der Tumor vollständig mit einem gesunden Randsaum, also mit Sicherheitsabstand, entfernt. In Kombination mit der anschließenden Bestrahlung ist diese brusterhaltende Therapie genauso sicher wie eine Brustamputation. Die Bestrahlung gehört also zur brusterhaltenden Operation praktisch dazu.
Ihr Operateur wird Ihnen, wenn Sie dies wünschen, das genaue Vorgehen bei der brusterhaltenden Operation erklären.
Die üblichen operativen Schritte sind die folgenden:
- Hautschnitt (meist über dem Tumor)
- Segment (Tortenstück) mit mittig darin liegendem Tumor wird entfernt
- Sicherheitsabstand zu allen Schnitträndern (Tumor muss aus dem gesunden Bereich entfernt sein)
- Umliegendes Gewebe wird beweglich gemacht und vernäht, so dass die entstandene Lücke wieder gefüllt ist (es bleibt also kein „Loch“!)
Manchmal ist zwar eine brusterhaltende Therapie möglich, aber es entsteht eine deutliche Ungleichheit zwischen beiden Brüsten, weil man so viel Drüsengewebe entfernen musste. Dann kann man die Brüste operativ angleichen lassen: durch Verkleinerung der gesunden oder durch Aufbau der erkrankten Seite. Alternativ lassen sich Größenunterschiede durch Teilprothesen optisch ausgleichen.
Brustentfernung
(Mastektomie/Ablatio mammae)

Nur wenige Gründe sprechen gegen eine brusterhaltende Therapie:
- Ein so genannter entzündlicher Brustkrebs (ein inflammatorisches Mammakarzinom).
- Eine Nachbestrahlung der Brust ist nicht möglich (z.B. aufgrund einer vorausgehenden Bestrahlung oder Vorerkrankungen) oder eine Strahlentherapie wird nicht gewünscht.
- Die Tumorgröße: der Tumor ist so groß, dass er nicht unter Erhaltung der Brust mit tumorfreiem Rand entfernt werden kann (trotz vorgeschalteter (= neoadjuvanter) Chemotherapie).
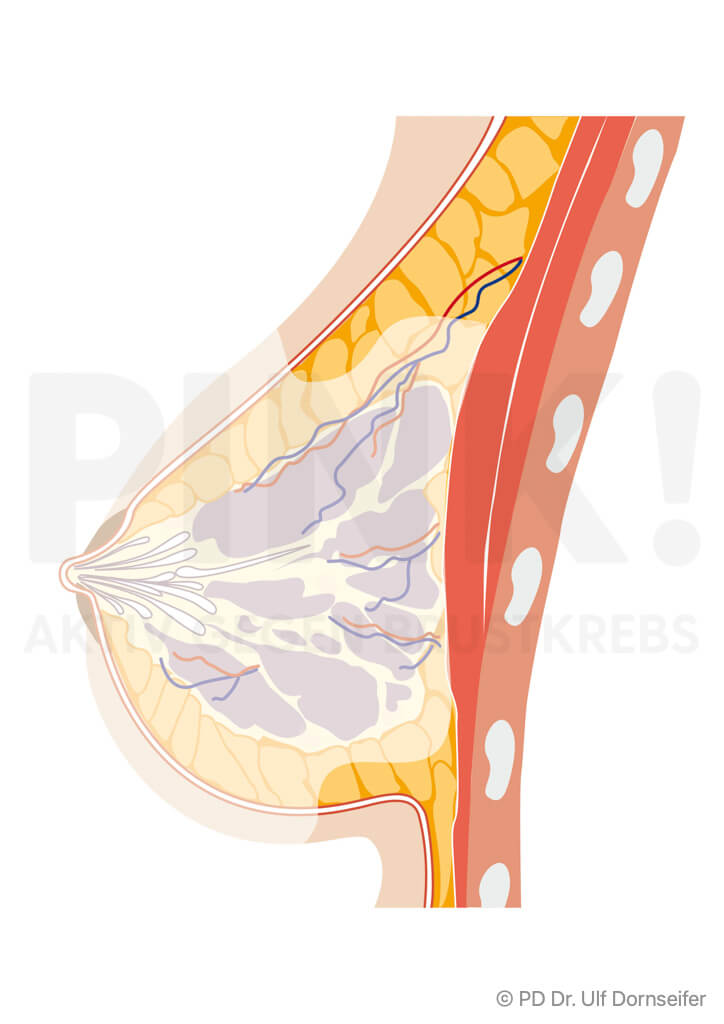
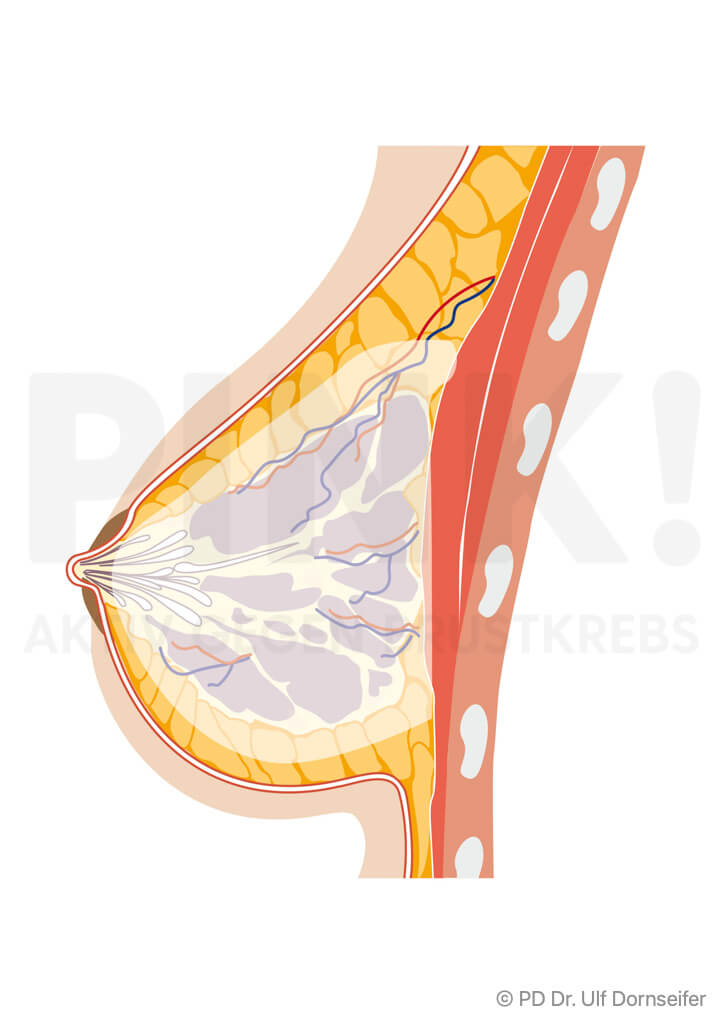
Die vollständige Entfernung des Brustdrüsengewebes bezeichnet man als Mastektomie oder auch als Ablatio (mammae). So wird bei der Operation vorgegangen:
- Bei der Mastektomie werden das gesamte Brustdrüsengewebe mitsamt der darüber liegenden Haut sowie die Faszie (Bindegewebshaut), die zwischen dem Brustmuskel und dem Drüsengewebe liegt, entfernt. Auch die Brustwarze muss meistens mit weggenommen werden.
- Anders als früher wird der Brustmuskel nicht mit entfernt.
- Das Erscheinungsbild nach der OP gleicht auf der betroffenen Seite dem Brustbereich eines Mannes, nur dass die Brustwarze fehlt.
- Die Mastektomie-Narbe verläuft waagerecht über die Breite der erkrankten Brustseite und ist normalerweise nicht im Dekolleté zu sehen.
Wünschen Sie möglicherweise einen Wiederaufbau der Brust (Rekonstruktion)? Dann besprechen Sie dies am besten schon im Vorfeld mit Ihrem Arzt! Denn so können spätere wiederherstellende Eingriffe bei der Planung der Operation gleich berücksichtigt werden. Oft können Entfernung der Brust und Wiederaufbau auch in einem Eingriff erfolgen.
Soll die Brust mit einem Implantat oder Eigengewebe wieder aufgebaut werden, können gegebenenfalls die Haut und/oder die Brustwarze stehen bleiben. Dann spricht man von “skin sparing” beziehungsweise “nipple sparing”. Diese Verfahren kommen jedoch nur infrage, wenn die Haut und Brustwarze frei von Tumorzellen sind
Was sind die Vorteile der Mastektomie?
- Eine Bestrahlung, die nach brusterhaltender Therapie immer erforderlich ist, muss nach einer Mastektomie zumeist nicht durchgeführt werden. Ausnahmen, bei denen dennoch bestrahlt werden sollte:
- Der Tumor war sehr groß.
- Mehr als drei Lymphknoten waren befallen.
Was sind die Nachteile der Mastektomie?
- Die Mastektomie ist der größere operative Eingriff, natürlich insbesondere dann, wenn gleichzeitig auch die Brust wieder aufgebaut wird.
- Es entsteht eine größere Narbe.
- Einige Patientinnen empfinden es als stigmatisierend und belastend, dass Ihnen die Erkrankung durch die entfernte Brust angesehen werden kann. Auch im Bereich Partnerschaft und Sexualität. Aber es gibt gute Möglichkeiten, das Fehlen der Brust auszugleichen oder zu kaschieren:
- Eine operative Rekonstruktion /Wiederherstellung der Brust.
- Epithesen.
Ohne einen Wiederaufbau der Brust kann der Gewichtsunterschied auch zu orthopädischen Problemen mit z.B. Schulter- oder Rückenschmerzen führen.
Welche Möglichkeiten gibt es, den Verlust der Brust optisch auszugleichen?
Es gibt verschiedene Hilfsmittel, die helfen, eine fehlende Brust optisch auszugleichen:
- Spezial-Büstenhalter (BHs) mit einer eingenähten Tasche, in die eine Epithese (das ist eine Prothese aus Schaumstoff oder Silikon) eingelegt werden kann.
- Es gibt ebenfalls speziell angefertigte Badeanzüge und Bikinis.
- Diese Hilfsmittel finden Sie in Sanitätshäusern.
Sie werden vom Arzt als Hilfsmittel verordnet und von Ihrer Krankenkasse bezuschusst. Diese Zuschüsse variieren in ihrer Höhe – fragen Sie bei Ihrer Kasse nach!
Brustrekonstruktion
Wenn Ihre Brust entfernt wurde oder werden muss, stellen Sie sich bestimmt die Frage, ob Sie einen Wiederaufbau (Brustrekonstruktion) durchführen lassen sollen. Diese Frage können wir nicht pauschal beantworten. Es spielen bei der Entscheidungsfindung hier viele verschiedene Dinge eine Rolle.
Klar ist aber, dass Sie die Brust nicht aufbauen lassen müssen! Sie können dies frei entscheiden! Die Gründe für einen Wiederaufbau sind sowohl psychische (v.a. das veränderte Körperbild, verletzte Integrität, Partnerschaft, Sexualität) als auch körperliche (z.B. orthopädische Probleme durch eine ungleiche Gewichtsbelastung). Der Wiederaufbau Ihrer Brust ist in jedem Fall medizinisch gerechtfertigt und keine „Schönheitsoperation“. Aber Achtung: Sie sollten bedenken, dass eine nachgebildete Brust nie perfekt oder wie Ihre eigene alte Brust aussieht. Und sich vor allem auch nicht genau so anfühlt.
Fest steht auch, dass der Wiederaufbau der Brust keinen Nachteil für die Heilung des Brustkrebses mit sich bringt. Auch die Nachsorge ist nach einer Wiederaufbau-Operation nicht eingeschränkt.
Eine weitere häufig gestellte Frage ist, ob Implantate aus Silikon Krebs erzeugen oder sonstige gesundheitliche Nachteile mit sich bringen (z.B. Allergien). Dies ist nicht so. Sie können von einer hohen Sicherheit der verwendeten Implantate ausgehen. Brustimplantate sind Medizinprodukte und werden von der deutschen Gesundheitsbehörde kontrolliert. Die heute verwendeten Silikonimplantate sind stabile Gelkissen, die im Alltag und selbst unter Belastung so gut wie nicht auslaufen oder zerreißen können. Aber Sie müssen mitberücksichtigen, dass nach 10-20 Jahren ein Wechsel des Implantates erforderlich sein kann.
Wenn eine Bestrahlung erforderlich ist, verkompliziert dies zwar möglicherweise die Heilung und das kosmetische Ergebnis (s.u.). Die Heilungsrate nach Brustkrebs wird aber nicht verschlechtert.
Welche Methode der Rekonstruktion für Sie am besten geeignet ist, besprechen Sie bitte individuell mit Ihren behandelnden Ärzten im Brustzentrum. Häufig sind auch Plastische Chirurgen, die auf die mikrochirurgischen Techniken (z.B. DIEP) spezialisiert sind, Teil des Teams oder einer Kooperation. Jede der möglichen Operationen zum Wiederaufbau hat Vor- und Nachteile. Wichtig ist, dass die Planung der Rekonstruktion möglichst schon vor der Brustkrebsoperation erfolgt, häufig im Rahmen der Tumorkonferenz.
Wann kann die Rekonstruktion erfolgen?
- Sofort: bei einer Sofortrekonstruktion wird zuerst die Brust entfernt und in derselben Operation auch der Wiederaufbau durchgeführt (z.B. wenn keine Strahlentherapie erforderlich ist).
- Später: in einer ersten Operation wird die Brust entfernt, dann erfolgt zunächst die Chemotherapie und/oder Strahlentherapie und dann erst in einer zweiten Operation der Wiederaufbau.
Welche Methoden des Wiederaufbaus gibt es?
- Aufbau mit körperfremdem Gewebe (Implantatrekonstruktion, heterologe Rekonstruktion), also einem Implantat, das in der Regel aus Silikon besteht. In einigen Fällen wird zunächst ein Expander (= mit Kochsalzlösung befüllbare und dadurch nach und nach aufdehnbare Ballonprothese) unter die Haut oder unter den Brustmuskel zur Dehnung bzw. als Platzhalter eingebracht und später gegen ein Implantat getauscht.
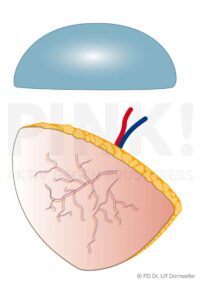
- Aufbau mit körpereigenem Gewebe (Eigengewebsrekonstruktion, autologe Rekonstruktion) aus Bauch, Rücken, Oberschenkel oder Gesäß. Man unterscheidet hier gestielte und freie Lappen.
- Gestielter Lappen: Es wird ein Lappen aus Teilen des Muskels, der Haut und des Fettgewebes von Rücken oder Bauch gebildet, unter der Haut hindurch verschoben und in den Bereich der Brust verpflanzt. Beispiele hierfür sind:
- LADO/LDF (Latissimus dorsi-Lappenplastik, Latissimus dorsi Flap): Der Rückenmuskel (M. latissimus dorsi) wird mit umliegendem Fettgewebe vom Rücken auf den vorderen Oberkörper versetzt.
- TRAM (Transverse Rectus Abdominis Muscle) mit dem Bauchmuskel: Es wird eine Spindel aus Muskel- und Fettgewebe unterhalb des Bauchnabels gelöst und an die Stelle der neuen Brust verschoben.
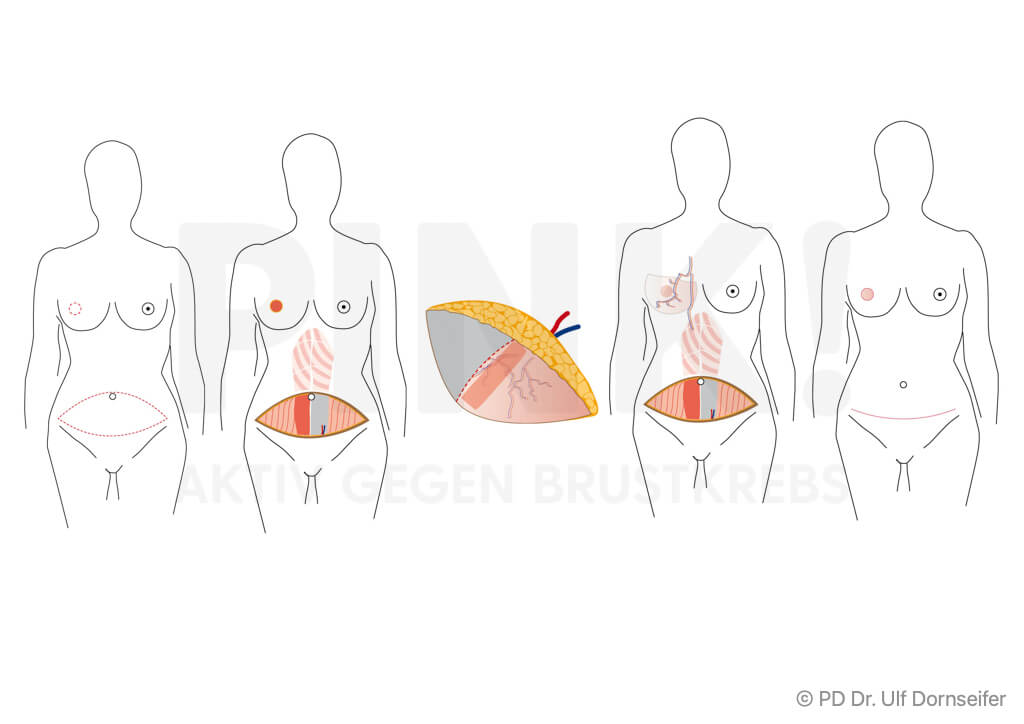
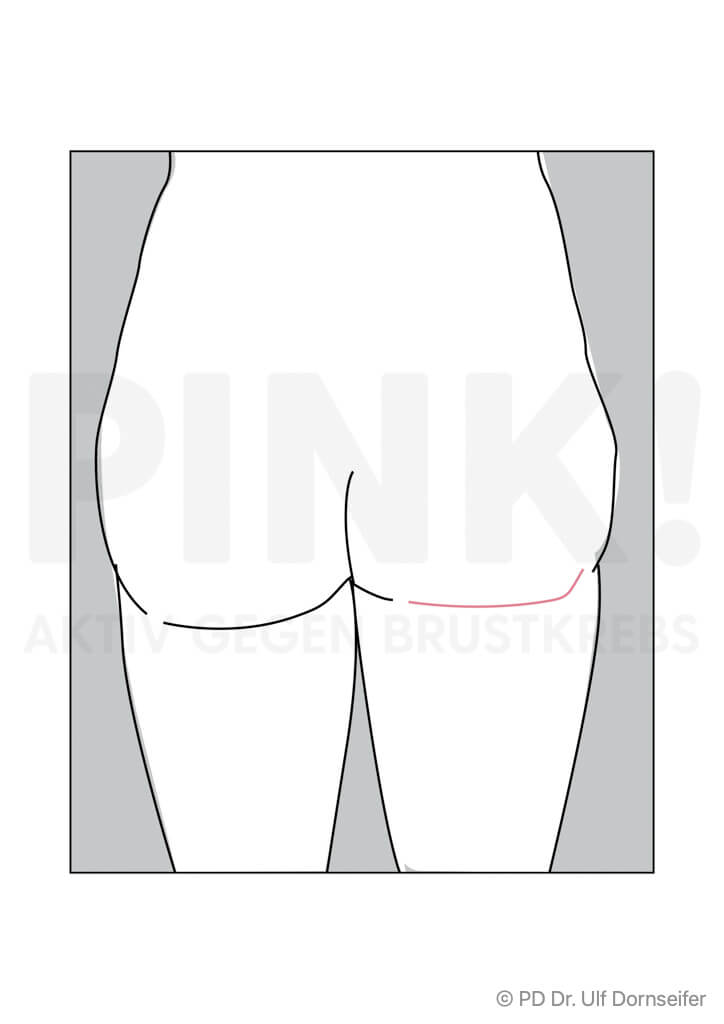
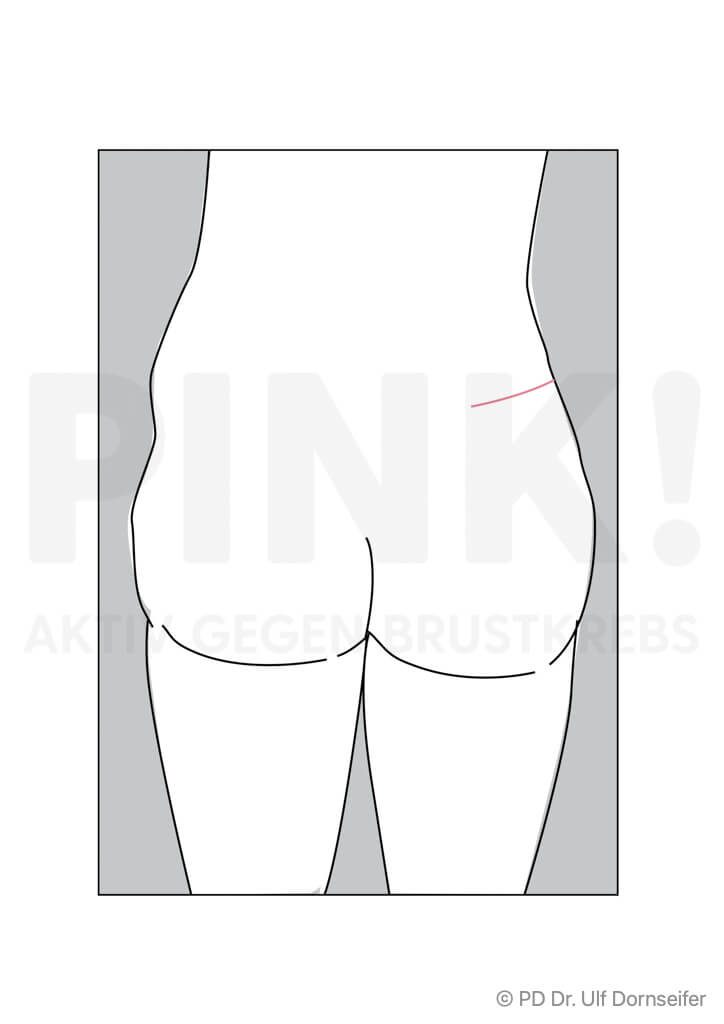
- Freier Lappen: bei dieser Technik werden Haut und Fettgewebe von Bauch oder Gesäß mit den sie versorgenden Blutgefäßen ohne einen Muskelanteil in den Bereich der Brust verpflanzt. Dort werden die Blutgefäße im Bereich des Brustkorbs neu angenäht, damit das Gewebe gut durchblutet wird, anwächst und nicht abstirbt. Beispiele hierfür sind:
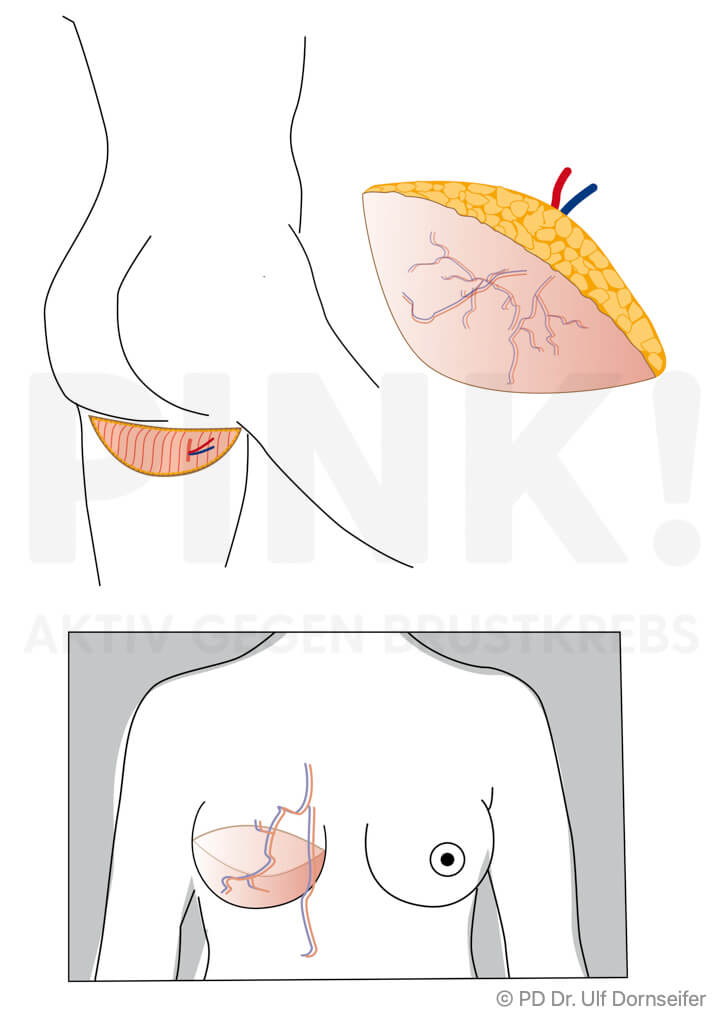
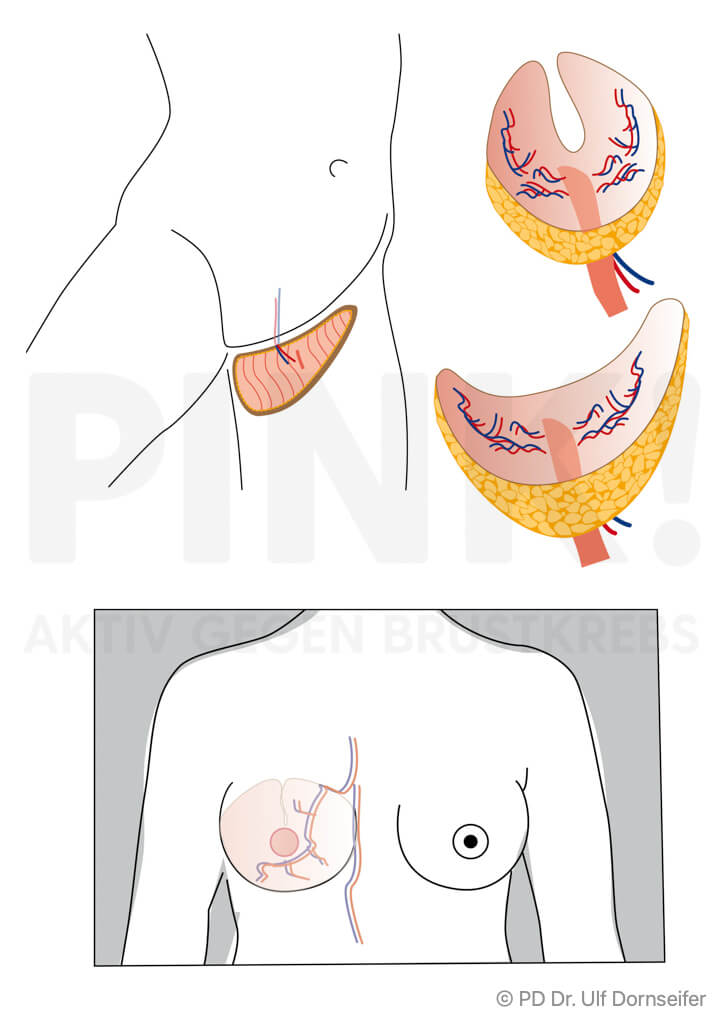
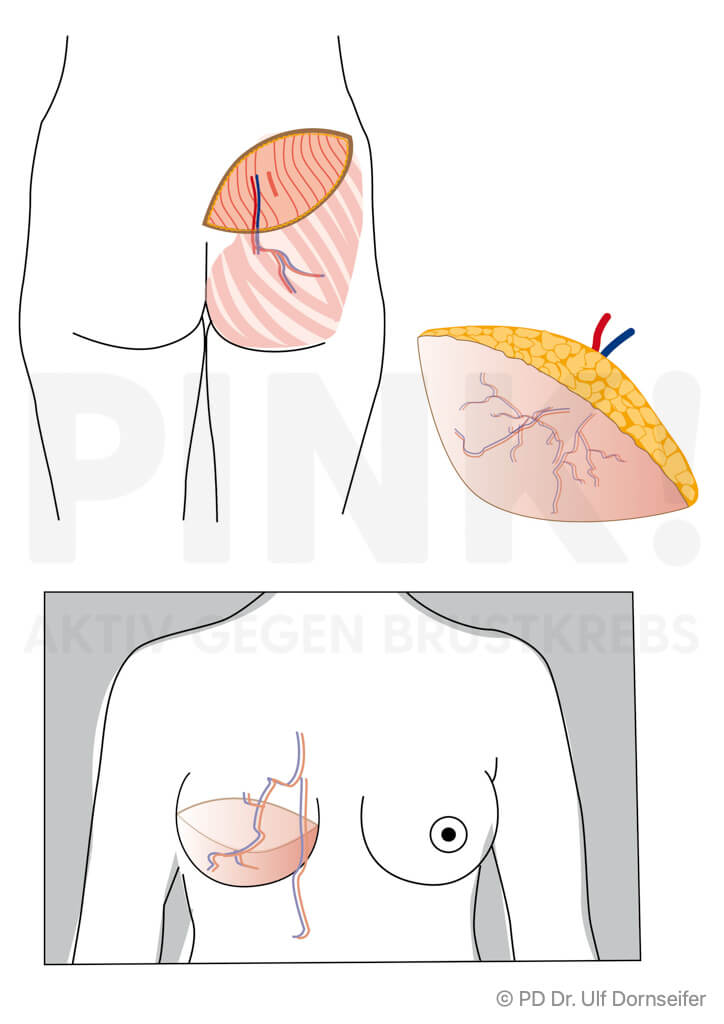
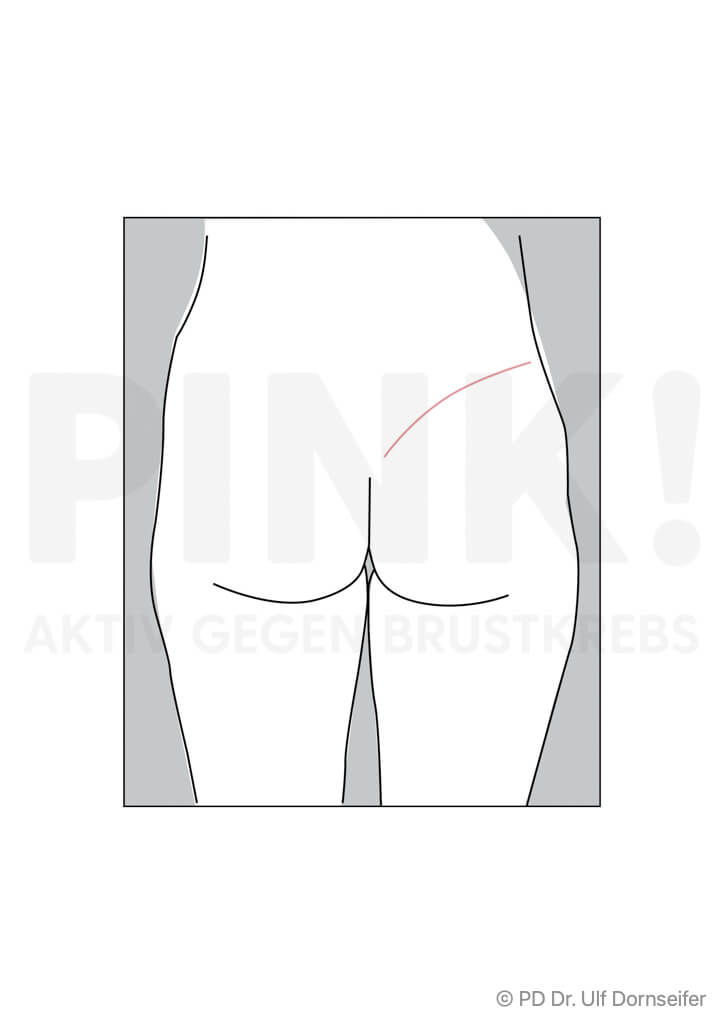
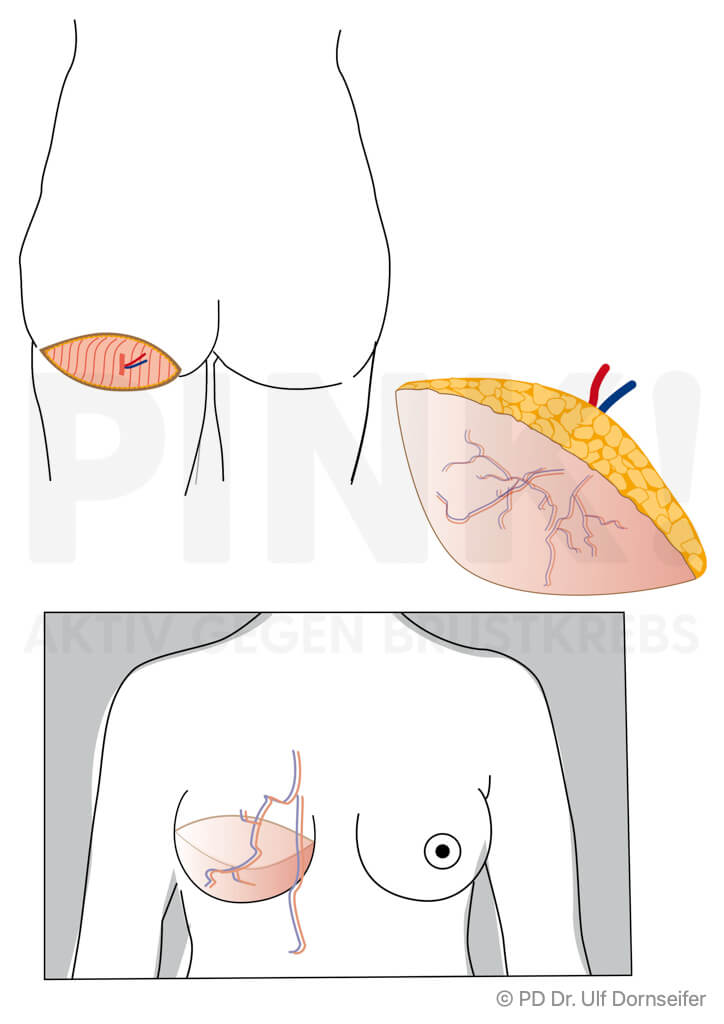
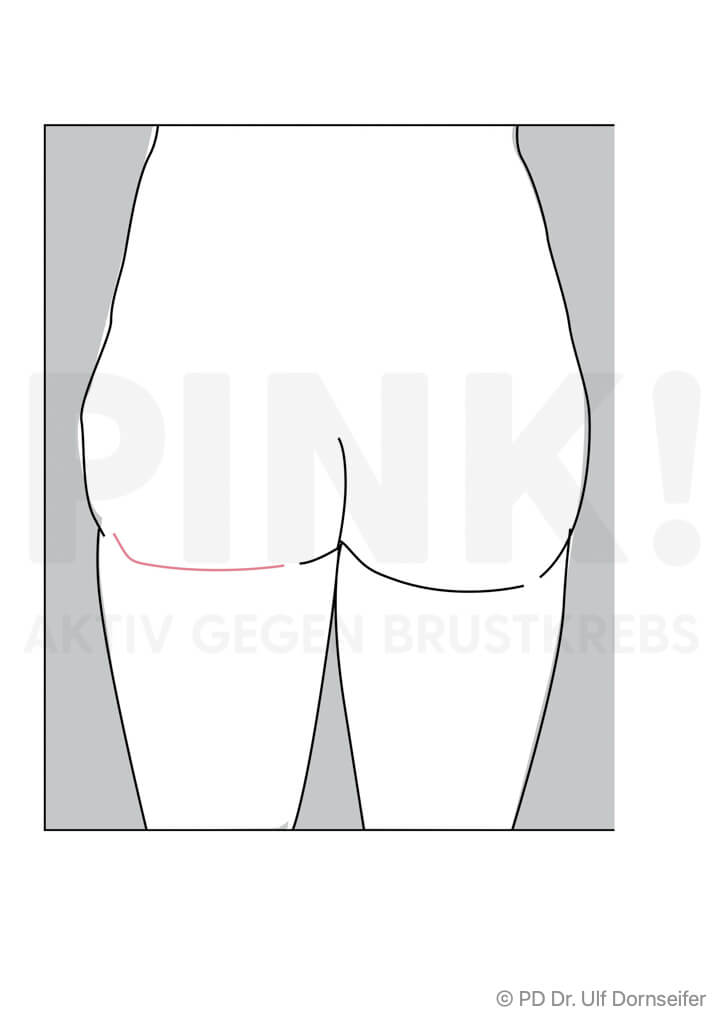
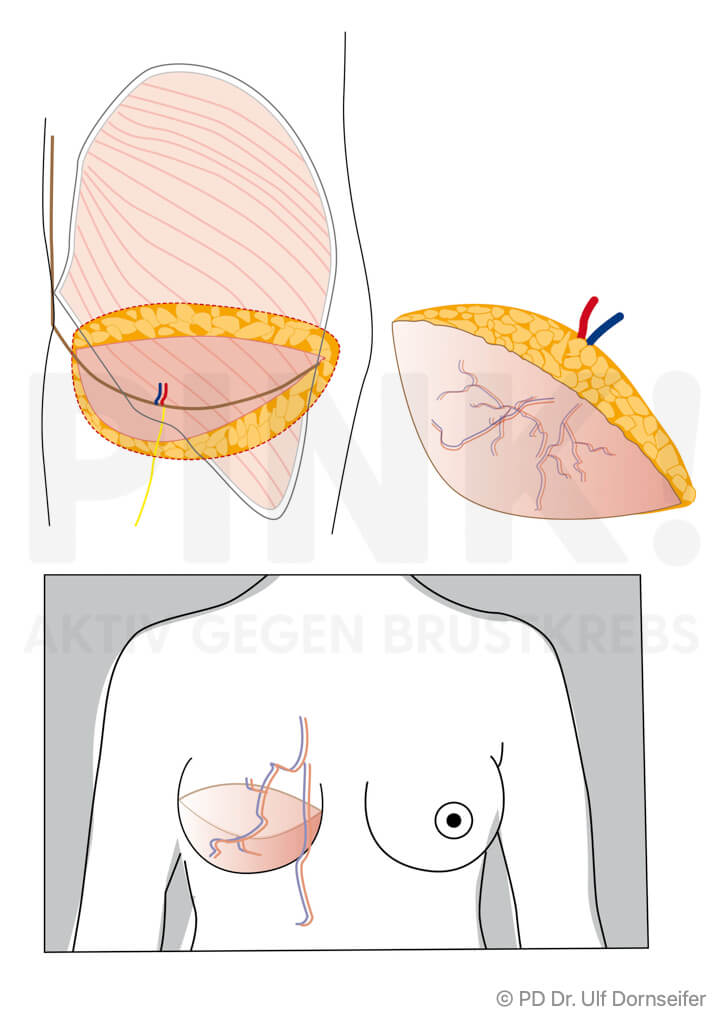
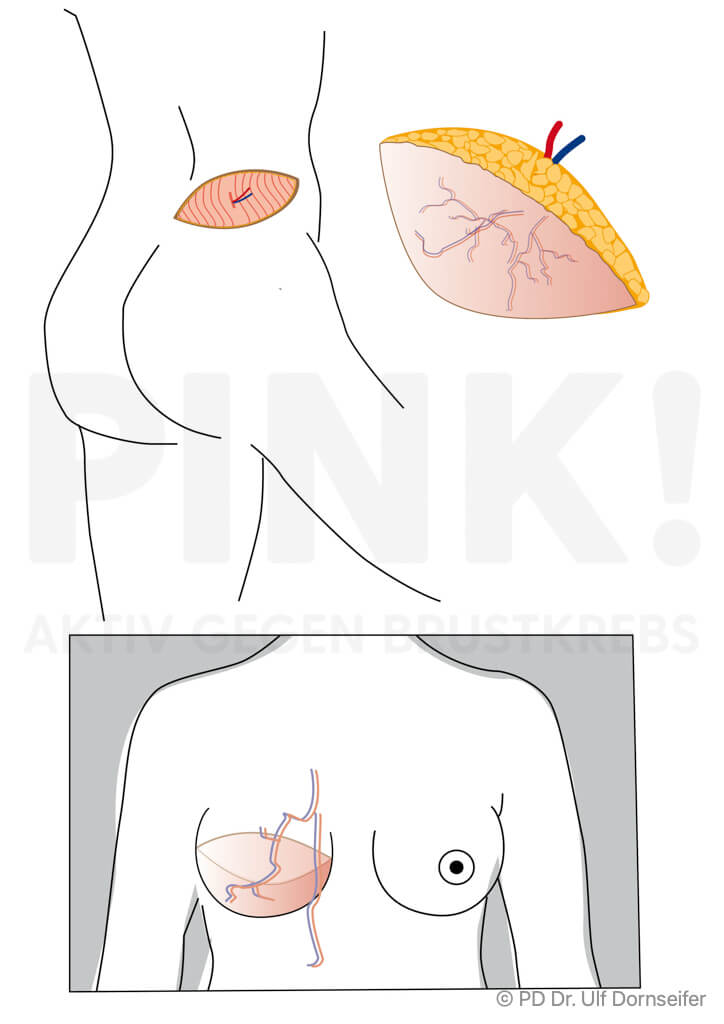
- DIEP (Deep Inferior Epigastric Perforator-Lappenplastik): Dabei wird ein Lappen aus dem Bauch ohne Muskelanteil, also nur mit Fettgewebe und Haut, transplantiert und die Blutgefäße werden am Zielort an die Blutgefäße der Brustwand angeschlossen.
Wenn eine Verwendung körpereigenen Gewebes von Rücken oder Bauch nicht in Frage kommt, kann auch Haut- und Unterhautgewebe aus dem Po oder aus dem Oberschenkel verwendet werden. - Welche Methode für Sie am besten geeignet ist, hängt von Ihrem Körperbau, der Größe Ihrer Brust, den Narben und Ihren ganz persönlichen Wünschen ab. Außerdem spielt es eine Rolle, ob Sie bestrahlt wurden oder noch bestrahlt werden müssen.
Welche Vor- und Nachteile haben die unterschiedlichen Methoden?
Aufbau mit körperfremden Material / Implantat-Rekonstruktion
Vorteile:- Die Implantatrekonstruktion ist die einfachste Methode, um die Brust wieder herzustellen, und eine vergleichsweise kleine Operation an nur einer Körperstelle. Dadurch kommt es zu einer relativ schnellen Heilung. Die Technik eignet sich für einen sofortigen wie auch für einen späteren Wiederaufbau.
Welche Nachteile gibt es bzw. welche Komplikationen können auftreten?
- Das Implantat ist ein Kissen, das innerhalb der Gewebehülle des Körpers beweglich ist. Daher verhält sich die nachgebildete Brust im Liegen oder bei Bewegung nicht so wie die natürliche. Außerdem bewegt sich das Implantat, das in der Regel unter den Brustmuskel gesetzt wird, etwas mit, wenn man den Muskel anspannt. Da die eigene, natürliche Brust sich mit dem Alter oder auch bei Gewichtsänderungen verändert, kann im Verlauf ein Unterschied zu der nachgebildeten Brust entstehen.
- Die meisten Frauen vertragen das Implantat sehr gut. Der Körper erkennt das Implantat als einen Fremdkörper und bildet eine Kapsel aus Bindegewebe. Das ist völlig normal. Wenn diese Kapsel sich in manchen Fällen verhärtet und das Implantat zusammendrückt, spricht man von einer Kapselfibrose. Diese kann sehr schmerzhaft sein und zu Verformungen führen. Dann muss das Implantat ausgewechselt oder schlimmstenfalls mitsamt der Kapselfibrose entfernt werden. Inzwischen werden meist Implantate mit einer rauen Oberfläche verwendet, bei denen eine Kapselfibrose seltener auftritt. Allerdings wurden bei diesen Implantaten mit rauer Oberfläche Fälle einer sehr seltenen Lymphomart (anaplastisches großzelliges Non-Hodgkin Lymphom, ALCL aus dem englischen “Anaplastic Large-Cell Lymphoma”) beschrieben. Das Risiko, dass man im Zusammenhang mit einem Brustimplantat ein solches Lymphom entwickelt, ist aber sehr gering.
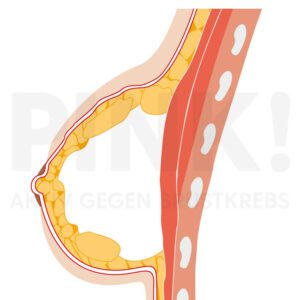
Brustaufbau mit Eigengewebe hat den Vorteil, dass es sich um körpereigenes Gewebe handelt. Deshalb ist keine Abstoßungsreaktion zu erwarten. Es ist weicher als ein Implantat und bewegt sich natürlich mit. Allerdings kann es insbesondere bei den freien Lappen passieren, dass das versetzte Gewebe nicht anwächst und abstirbt. Die Rekonstruktionsmethoden mit Eigengewebe bedeuten eine große Operation mit mehr Risiken und einer längeren Heilungsphase. Man hat zusätzlich zum Brustbereich eine weitere wunde Stelle am Körper, die heilen muss und an der man später eine Narbe hat.
Aufbau mit körpereigenem Material / Eigengewebsrekonstruktion
Vorteile der Eigengewebsrekonstruktion:- Bei einer Eigengewebsrekonstruktion ist die Brust weicher und bewegt sich natürlicher. Auch diese Technik eignet sich für einen sofortigen wie auch für einen späteren Wiederaufbau, aber es müssen weitere Therapien wie Bestrahlung und Chemotherapie unbedingt berücksichtigt werden, weil sie das Brustgewebe und die Wundheilung beeinflussen können. Ist eine Strahlentherapie vorgesehen, so erfolgt eine Eigengewebsrekonstruktion in der Regel erst nach der Strahlentherapie, also in einer gesonderten Operation.
Welche Komplikationen können bei einer Eigengewebsrekonstruktion auftreten?
- Die Eigengewebsrekonstruktion ist im Vergleich zur Implantatrekonstruktion eine große Operation mit größerem Blutverlust und mit weiteren Narben an anderen Körperstellen verbunden. Das transplantierte Gewebe kann absterben. Werden Teile der Muskulatur versetzt, ist an der ursprünglichen Stelle, also an Bauch oder Rücken, weniger Muskel. Das führt zu Bewegungseinschränkungen und manchmal auch zu Beschwerden. Wird Gewebe vom Bauch entnommen, besteht das Risiko eines Bauchdeckenbruchs (Hernie).
Rekonstruktion mit Eigenfettverpflanzung (Lipofilling, Lipotransfer oder autologe Fett-Transplantation)
Ein Lipofilling (Eigenfettverpflanzung) ermöglicht das Auffüllen einer rekonstruierten Brust oder einer Brust nach brusterhaltender Therapie oder den Ausgleich von Unebenheiten („Dellen“). Bei diesem Verfahren werden Fettzellen von einer anderen Körperstelle in Spritzen aufgesogen, gereinigt und anschließend in die Brust gespritzt.- Vorteil: dieser Eingriff ist auch ambulant möglich
- Nachteil: Es ist unklar, wie viele der transplantierten Fettzellen erhalten bleiben, da bei einigen Patientinnen die Fettzellen vom Körper wieder abgebaut werden. Dabei können sich Zysten und Verkalkungen bilden.
Was ist mit der Brustwarze?
Die Nachbildung der Brustwarze ist zwar nach der Brustrekonstruktion nur noch ein kleiner operativer Schritt, den Sie aber nicht unterschätzen sollten. Denn erst die Brustwarze lässt eine Brust wieder ganz natürlich aussehen. Allerdings müssen Sie wissen, dass wirklich nur eine optische Nachbildung gelingt. Eine rekonstruierte Brustwarze kann nie die Empfindsamkeit einer echten Brustwarze haben und auch nicht auf Berührung oder Temperatur reagieren. Wir empfehlen Ihnen, dass Sie Ihre Brustwarze erst nach einigen Monaten rekonstruieren lassen, wenn der Brustaufbau gut verheilt ist und die endgültige Form der neuen Brust feststeht. Für die Nachbildung des Warzenvorhofs können dunklere Hautpartien verpflanzt werden, beispielsweise von der Innenseite der Oberschenkel oder von den Schamlippen. Der Warzenhof kann aber auch dunkel tätowiert werden. Dafür gibt es spezielle, erfahrene Praxen. Ihr Brustzentrum kann Ihnen hier sicher eine entsprechende Empfehlung geben. Um den Nippel nachzubilden, kann man eine kleine Erhebung aus anderem Haut- oder Knorpelgewebe bilden. Oder es wird ein Teil der gesunden Brustwarze übertragen (“Nipple sharing”). Bitte klären Sie die Kostenübernahme für die Nachbildung der Brustwarze mit Ihrer Krankenkasse vor der Operation, da diese nicht von allen Kassen übernommen wird. Eine Alternative zur Operation sind selbsthaftende Brustwarzenprothesen, die Sie im Sanitätshaus erhalten.Welche Rolle spielen die Lymphknoten?
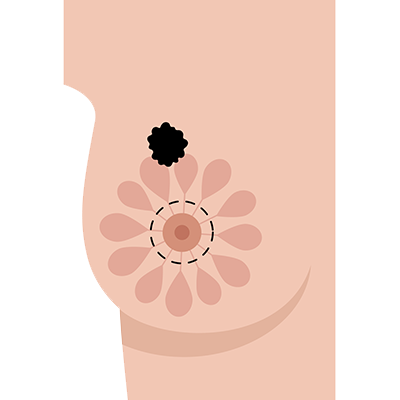
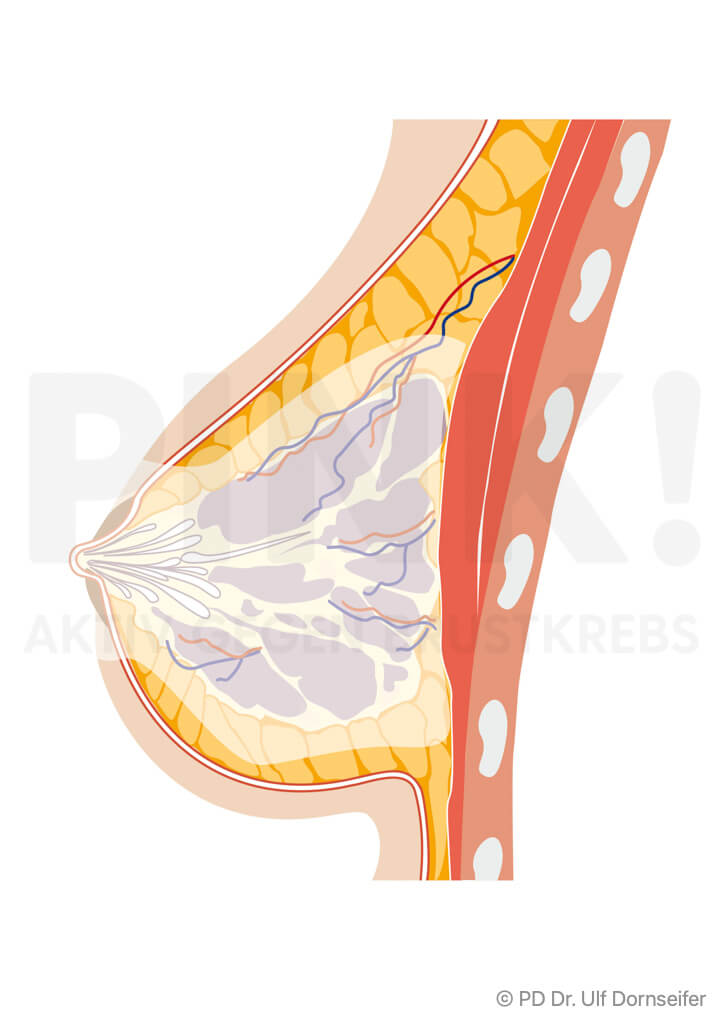
Um herauszufinden, ob schon Krebszellen begonnen haben, sich über die Brust hinaus auszubreiten, werden bei der Brustkrebsoperation meist auch Lymphknoten aus der gleichseitigen Achselhöhle entfernt. Warum Lymphknoten? Die Lymphknoten liegen auf den Lymphbahnen (wie Perlen auf einer Kordel) und wirken wie Filter. Wenn der Tumor beginnt zu streuen und bei diesem Prozess erste Tumorzellen über die Lymphbahnen „abschwimmen“, dann würden diese Krebszellen zunächst in den Lymphknoten hängen bleiben. Die der Brust bzw. dem Tumor am nächsten gelegenen Lymphknoten sind insofern die erste Filter-Station für Tumorzellen und werden daher auch Wächterlymphknoten (oder Sentinel-Lymphknoten) genannt. Die meisten Patientinnen haben ein bis drei solche Wächterlymphknoten. Die entnommenen Lymphknoten werden vom Pathologen unter dem Mikroskop untersucht. So kann eine klare Aussage getroffen werden, ob sich Tumorzellen über die Brust hinaus ausgebreitet haben. Dies ist wichtig für die Festlegung Ihrer Therapie.
Um die Ausbreitung der Erkrankung einschätzen zu können, werden die Lymphknoten der Achselhöhle bereits vor der Operation durch Abtasten und Ultraschall untersucht.
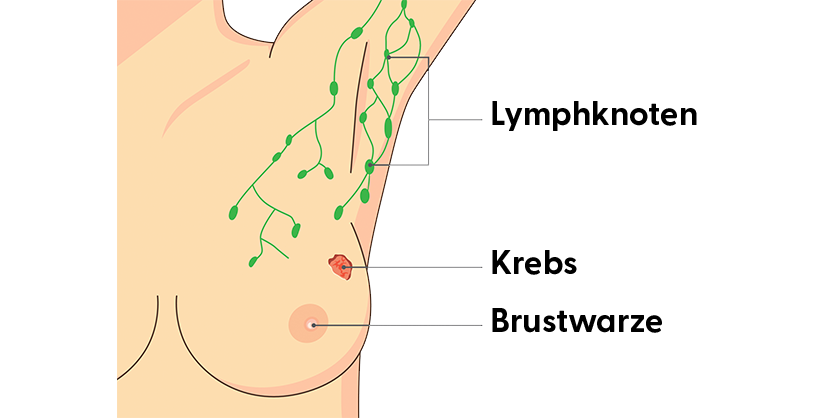
Oft wird von auffälligen Lymphknoten eine winzige Gewebeprobe in örtlicher Betäubung entnommen (wie bei der Stanzbiopsie der Brust) und vom Pathologen unter dem Mikroskop untersucht. Wenn keine Tumorzellen in dieser Probe gefunden werden, reicht es bei der Operation, nur die Wächterlymphknoten zu entfernen. Sind diese dann unauffällig, müssen keine weiteren Lymphknoten entfernt werden. Es werden also so wenige Lymphknoten wie möglich und so viele wie nötig entfernt.
Der Wächterlymphknoten
(Sentinel Node Biopsie, SLN)
Wie findet man denn den oder die Wächterlymphnoten bei der Operation? Vor der Operation wird Ihnen eine radioaktive und/oder eine blau gefärbte Substanz in die Tumorregion gespritzt. Dies passiert entweder schon am Tag vor der OP oder auch früh am Morgen vor der Operation. Diese radioaktive Lösung verteilt sich bis in den Achselbereich und bleibt im Wächterlymphknoten quasi hängen (reichert sich dort an). So werden die Lymphknoten markiert, die dem Tumor am nächsten liegen (= Wächterlymphknoten).
Wie werden die Wächterlymphknoten entfernt? Bei einer brusterhaltenden Operation muss meist ein weiterer kleiner Schnitt in der Achselhöhle gemacht werden, um den/die Wächterlymphknoten zu entfernen. Bei einer Mastektomie kann die Lymphknotenentnahme über den gleichen Schnitt erfolgen, über den die Brustdrüse entfernt wird.
Komplikation Lymphstau (Lymphödem): Nach der Entnahme nur einzelner Wächterlymphknoten ist der Lymphabfluss über die anderen verbliebenen Lymphbahnen meist noch gut möglich, so dass es eher selten zu einem stärkeren Lymphstau kommt. Trotzdem beobachten wir in einigen Fällen in den ersten Tagen und Wochen nach der Operation eine Schwellung oder Ansammlung von Wundflüssigkeit (= Serom). Es ist daher auf jeden Fall sinnvoll, dass Sie frühzeitig krankengymnastisch betreut und unterstützt werden, um Schwellungen, Spannungsgefühlen und einer Schonhaltung entgegenzuwirken. In den meisten Brustzentren zeigen Ihnen Physiotherapeuten schon während der Zeit im Krankenhaus wichtige Übungen.
Axilladissektion
(axilläre Lymphonodektomie, LNE)
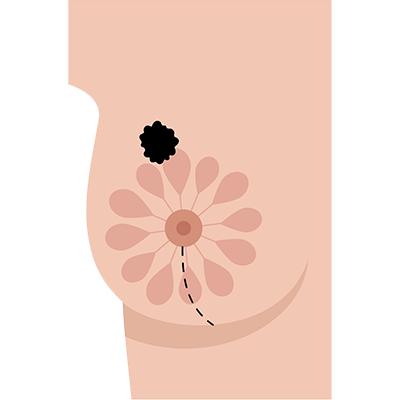
Was, wenn im Wächterlymphknoten Tumorzellen gefunden werden? Wenn im Wächterlymphknoten Tumorzellen nachgewiesen werden, müssen manchmal weitere Lymphknoten entfernt werden. Dies wird Ihr behandelnder Brustspezialist individuell mit Ihnen besprechen. Es kann auch eine Ausräumung der Achsellymphknoten (= Axilladissektion) erforderlich sein, bei der ca. 10 Lymphknoten für weitere Untersuchungen zur Ausbreitung des Tumors entnommen werden.
Wann wird eine Axilladissektion (axilläre Lymphonodektomie, LNE) durchgeführt?
- Wenn mehr als 2 Wächterlymphknoten in der Untersuchung unter dem Mikroskop mit Tumorzellen befallen sind, sollten in einer weiteren Operation weitere Lymphknoten entnommen werden.
- Bei dem Befall von einem oder mehreren Wächterlymphknoten und Entfernung der Brustdrüse (Mastektomie, Ablatio mammae). Ausnahmen:
- wenn die Brustwand bestrahlt werden soll
- wenn statt der Operation die Achselhöhle bestrahlt werden soll.
- Wenn schon vor der Operation Lymphknoten in der Achselhöhle auffällig sind und ggf. ein Tumorbefall durch eine Probeentnahme (Stanzbiopsie) nachgewiesen wurde.
- Beim so genannten inflammatorischen (entzündlichen) Brustkrebs.
Wie wird eine Axilladissektion (axilläre Lymphonodektomie, LNE) durchgeführt? Bei einer brusterhaltenden Operation muss meist ein weiterer kleiner Schnitt in der Achselhöhle gemacht werden, um den/die Lymphknoten in der Achselhöhle zu entfernen. Bei einer Mastektomie kann die Lymphknotenentnahme über den gleichen Schnitt erfolgen, über den die Brustdrüse entfernt wird.
Komplikationen der Axilladissektion
- Nach der Entnahme mehrerer Lymphknoten kann es zu einem gestörten Lymphabfluss kommen (= Lymphödem). Solch ein Lymphstau sieht wie eine Schwellung aus und kann sich von der Achselhöhle aus bis in den Bereich der Hand oder auch in Richtung der Brustwand ausdehnen. Dies ist nach einer Axilladissektion etwas häufiger der Fall als nach einer Wächterlymphknotenoperation. Es ist daher auf jeden Fall sinnvoll, dass Sie frühzeitig krankengymnastisch betreut und unterstützt werden, um Schwellungen, Spannungsgefühlen und einer Schonhaltung entgegenzuwirken. In den meisten Brustzentren zeigen Ihnen Physiotherapeuten schon während der Zeit im Krankenhaus wichtige Übungen. Bei einem Lymphödem können Kompressionsbehandlungen und Bandagen (= „Armstrümpfe“) sinnvoll sein.
- Bei der Axilladissektion kann es auch dazu kommen, dass Hautnerven verletzt werden. Dies äußert sich dann als ein vorübergehendes (eher selten dauerhaftes) Taubheitsgefühl im Bereich der Schulter und/oder des Oberarms.

Newsletter abonnieren und nichts mehr verpassen
Erhalten Sie regelmäßig Infos rund um Ihre Erkrankung sowie Neuigkeiten zu den Angeboten von PINK! – jetzt anmelden!
Vielen Dank für Ihre Anmeldung!
Wir haben soeben eine E-Mail an Sie versandt. Bitte überprüfen Sie Ihr Postfach und klicken Sie auf den Aktivierungslink, um Ihre E-Mail-Adresse zu bestätigen.